鳥居泰宏/ Northbridge Medical Practice
流産
流産は妊娠20週以前に胎児を失うことです。80%ほどは12週以前におこります。4回妊娠すれば1回は流産に終わる頻度です。あまりに初期におこれば(生理が少し遅れて多少いつもと様子が違うような場合)流産と気づかずに終わってしまうこともあります。また年齢とともにいくらかおこりやすくなります。20代なら14%程度の発生率なのが30代後半から40前後だと20-25%の発生率になります。
症状
最も明らかな症状は出血です。痛みを伴うこともあります。20-25%の妊婦は妊娠初期に多少の出血を経験します。その
うち約半数は無事出産することができます。目安として、出血量が多かったり、痛みがひどければ流産に終わる可能性が高く
なります。
稽留流産(missed misscarriage)-子宮の中での成長が止まってしまっていても出血は数週間後でないとおこらない場合です。
つわりや乳房の張りなどの妊娠症状はなくなります。
枯死卵(Blighted ovum)ー胎嚢だけがあり、中に胎児が見られない場合をいいます。枯死卵でも出血を伴います。
切迫流産(Threatened misscarriage)ー出血があっても妊娠が続いている状態をいいます。
不可避流産(Inevitable misscarriage)ー出血や痛みも増し、子宮口が開いているような状況です。
不完全流産(Incomplete misscarriage)ー妊娠産物が一部子宮に残っている場合で、処置をとらないと出血が長く続いたり、多量出血がおこる危険もあります。
流産の原因
極端に無理をしたりきつい仕事をしたからという理由で流産はおこりません。妊娠中にとった行動が何らかの原因で流産したのではないかと罪悪感に駆られる必要はありません。原因は大きく分けると胎児の異常と母体の異常とに分かれます。
*胎児 ー ほとんどの場合は胎児の染色体異常が原因です。流産した胎児の染色体を調べると60-80%に染色体異常が認め られます。胎児の染色体異常は偶然おこるもので生存に適さない胎児が自然の選択で流産に終わるものと言えます。母体要因がなければ妊娠を繰り返すうちに成功し、出産に結びつきます。
*母体 ー 連続して流産を繰り返すほど母体の異常がある確率が高くなります。2回連続して流産した場合は次のような異常がないかを検査することが考慮されます。
ー染色体異常:胎児の染色体ではなく、両親の染色体を調べます。外見上の異常がなくても人の何%かは染色体異常を持って
います。
ー内分泌異常:甲状腺の異常、糖尿病、高プロラクチン血症など
ー自己免疫異常:抗核抗体、リウマチ因子、抗リン脂質抗体など。このような抗体を持っていても無症状であったりSLE
(全身性紅班性狼瘡)のような疾患があることもあります。
ー子宮の異常:子宮奇形、中隔子宮子宮筋腫、頚管無力症などを超音波検査などで調べます。
経過観察
妊娠反応が出ていて少量の出血でしたらまず様子を見ている余地はあります。超音波検査をすれば胎児の大きさや心臓の鼓動
などが確認できます。同時にヒト絨毛性ゴナドトロピン(HCG,妊娠を維持させるホルモン)の血中濃度も測りながら経過を観察します。何もしないで様子を見ていて完全流産(Complete misscarriage、子宮の中には胎児も胎嚢もなくなっている状態)になる確立は約85%です。痛みや出血がひどかったり、感染症の疑いもあれば何らかの手段が必要となります。
治療
痛みや出血がひどくなく、経過観察だけで数日で症状が治まってしまえば治療の必要はありません。超音波検査で子宮内に何も残っていないことが確認できれば完全流産で終わったことになります。経過を見ているあいだに枯死卵、切迫流産、不可避
流産、あるいは不完全流産の状態であることが超音波検査で確認でき、しかも痛みや出血がそれほどひどくなければ投薬治療で完全流産への発展を早めることもできます。Mifepristone とMisoprostolという薬を使い、子宮口を和らげ、子宮筋を刺激して子宮内のものを排出する効果があります。もしひどい出血や痛みがあったり投薬治療後でも出血が続いたりしているような場合は手術で子宮内膜掻爬をしなければなりません。
次の妊娠
精神的にも整理がつき、正常な生理が1回あるいは2回おこっていれば大丈夫です。2回以上連続で流産を経験した場合、母体の異常の有無を確認し、必要な治療をしておくべきです。
子宮外妊娠
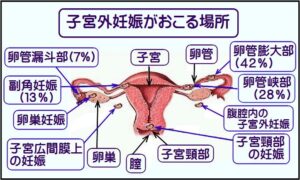
妊娠して胎児が子宮内に着床せず、子宮の外に着床してしまう現象です。発生率は約1%です。95%は卵管に着床します。
狭い卵管の中で胎児が育って大きくなっていくと卵管が破裂して腹腔内で出血をおこし、早急に処置をとらないと出血多量で死に至ることもあります。通常、授精した卵は4-5日かかって卵管を通り、子宮に到達しますが、何かの理由で卵管が狭くなっていると途中で止まり、卵管の壁に着床してしまいます。
子宮外妊娠になりやすい危険因子
*子宮外妊娠の既往歴ー再発する確率は約10%
*骨盤腹膜炎の既往歴ークラミジアなどの性病によっておこることがほとんどです。骨盤内の感染症により炎症がおこり、
卵管のまわりに癒着などがおこって卵管を締め付けるような状態になります。
*以前に腹部の手術を受けたことがある場合ー帝王切開や卵管に関わる手術や盲腸の手術(特に腹膜炎を起こしていたような
場合)などで癒着がおこっていればやはり卵管が狭くなっていることがよくあります。
*子宮内避妊器具(IUD, intrauterine device)が入っている場合
*卵管におこっている子宮内膜症
*人工授精による妊娠
*高齢妊娠
症状
初期症状は切迫流産との区別がつきにくいこともあります。腹部の痛みと出血が症状ですが、痛みの部分が下腹部の真ん中ではなく、右か左のどちらかに偏っている場合は子宮外妊娠かもしれません。もし妊娠がもっと進んでいて卵管が破裂してしまった場合は激痛があり、腹腔内の出血により低血圧になり、めまいや発汗がおこったりショック状態になり意識を失うこともあります。
検査
腹部超音波検査をしてどこに胎嚢と胎児があるかを確認します。妊娠初期の場合、胎児の位置を確認することが困難な場合も
あるので、数日後に繰り返して超音波検査が必要となるかもしれません。また、ヒト絨毛性ゴナドトロピン(HCG)の検査で血中レベルが普通の妊娠よりも低めでしたら子宮外妊娠の可能性がでてきますが、これも確定的な診断とはなりません。
治療
HCGの値が低く、まだ初期で胎嚢もまだ小さく、あるいは超音波検査で胎嚢の位置が確認もできていないような場合は経過観察をすることもあります。ただし、痛み、出血などの症状も軽く、超音波検査で骨盤内に自由液(free fluid)がほとんど溜まっていない場合だけで、この間、入院観察が必要です。この時点で経過観察だけを続けるか、積極的な治療をするかという選択肢があります。そのまま様子を見ている間に自然に流産してしまうこともあります。(特にHCGの数値が低く、胎嚢の位置も確認できていないような場合)積極的な治療をするなら投薬治療と外科治療があります。
*投薬治療 ー HCGの数値が5000以下で胎嚢も3cm以下、そして腹腔内出血がないような場合にMethotrexateという薬を使用してみることもあります。この薬はDNAの作成を阻止し、細胞分裂を止める働きがあります。つまり、胎児の成長を止める効果があります。HCGが5000以下でこの方法で治療した場合の成功率は95~99%です。血液検査で肝機能障害が起こっていないかやHCGがゼロになるまで確認を続けなければなりません。
*外科治療 ー 卵管が破裂し、腹腔内に出血がおこっていたり、ひどい腹痛や出血があるような場合は緊急で手術をし、胎嚢とともに病変側の卵管も取り除かなければなりません。もしまだ胎嚢がそれほど大きくなく、卵管の損傷もひどくなさそうな場合は卵管を切開し、胎嚢を取り除き、縫合して卵管を残しておく場合もあります。
次の妊娠、再発リスク
一般的に言って次回に子宮外妊娠が再発する確立は10~15%ですが、個々の状況にもよりますので実際には推測は困難
です。Methotrxateの治療を受けた場合は次の妊娠までは3-6ヶ月は待たないといけません。外科治療をした場合、卵管滌除でしたら比較的早く妊娠を試みることができます。卵管を残した場合は傷が治まるまでもう少し待たなければならないかもしれません。
